Infecções intra-uterinas: das causas aos efeitos
Muitas vezes, ouvindo sobre a infecção intra-uterina, os pais dificilmente podem imaginar o que se trata. Se uma mulher grávida tem gripe, é uma infecção ou não? E se houver um tordo - um bebê pode ser infectado? Este artigo discutirá as infecções intra-uterinas do feto e como evitá-las.
O que é isso?
As infecções intrauterinas são chamadas de um grupo razoavelmente grande de doenças do feto e das migalhas recém-nascidas. Tais infecções tornam-se possíveis em consequência de infectar uma criança durante a gravidez (durante a sua estadia intrauterina), bem como durante o parto. Tal infecção pode causar a morte do bebê antes do nascimento, assim como o atraso do bebê no desenvolvimento. A presença de infecção intra-uterina em mulheres aumenta a probabilidade de aborto espontâneo e parto prematuro. Grandes riscos anomalias e malformações da formação da criança, danos aos seus órgãos e sistemas, especialmente os nervosos.
Agentes virais, bactérias patogênicas, fungos e algumas vezes alguns parasitas podem causar doenças fetais no útero e durante o parto. O caminho de transmissão é sempre vertical, ou seja a doença vai da mãe para o bebê. É difícil dizer com que frequência tais infecções ocorrem, não há estatísticas mais ou menos confiáveis, no entanto, de acordo com a Organização Mundial de Saúde, cada décimo bebê recém-nascido foi exposto a infecção intra-uterina.
Em um quarto das mortes infantis na Rússia, as infecções intrauterinas são “culpadas”. Eles também causam anomalias e falhas grosseiras em cerca de 80% das crianças nascidas com certos desvios. Entre as crianças que morreram antes de atingirem a idade de um ano, com anomalias congênitas de desenvolvimento, em cerca de 30% dos casos a principal causa da tragédia também está na infecção intra-uterina.
De que tipo de infecções estamos falando? Geralmente é nas infecções por TORCH (TORCH). Esta redução foi introduzida em 1971 por especialistas da Organização Mundial de Saúde:
- T - toxoplasmose;
- O - micoplasma, sífilis, hepatite, infecção estreptocócica (estreptococos), cândida e outras infecções virais e bacterianas;
- R - rubéola;
- C, citomegalovírus;
- H - herpes
Além disso, todos os patógenos infecciosos são divididos em grupos separados:
- vírus: rubéola (rubéola), citomegalovírus, vírus herpético, hepatite viral;
- bactérias: sífilis, listeriose, tuberculose, doenças sexualmente transmissíveis, sepse;
- parasitas: toxoplasmose e alguns outros;
- fungos: Candida e outros;
- coinfecções causada por vários patógenos diferentes.
Causas, formas e mecanismos de transmissão
Essas doenças infecciosas se desenvolvem no feto em caso de infecção da mãe antes do nascimento ou durante o processo de parto. Quase sempre a fonte de infecção é uma mulher. Antes do nascimento, um bebê pode ser infectado através do sangue que circula no sistema mãe-placenta-feto através de águas amnióticas infectadas. No processo de nascimento - por contato e aspiração. A infecção infecciosa também pode afetar o bebê com o diagnóstico pré-natal invasivo prescrito: durante a cordocentese, amniocentese, biópsia das vilosidades coriônicas, bem como durante procedimentos que envolvem a introdução de plasma sanguíneo e outras drogas no bebê através do cordão umbilical.
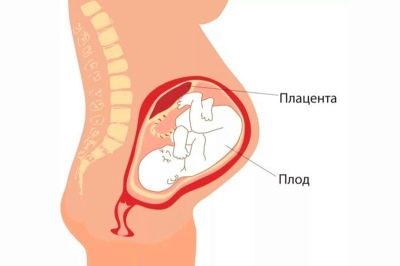
No processo de nascimento, a infecção ocorre devido à presença de infecção no canal do parto da mãe.A placenta é criada pela natureza não só para alimentos, mas também para proteger a criança contra vírus, bactérias e fungos. E para a maioria dos patógenos, a placenta é de fato uma barreira intransponível. Mas somente se o “lugar das crianças” não estiver danificado, funcionará normalmente.
Se a insuficiência fetoplacental se diagnosticar em uma mulher, então a infecção da criança não se exclui em absoluto.
Em risco incluem mulheres grávidas que têm problemas com a saúde da mulher, por exemplo, colite, endocervicite ou doenças sexualmente transmissíveis. A probabilidade de uma criança ser infectada com uma infecção intra-uterina aumenta se a mulher tiver uma ameaça diagnosticada de aborto, pré-eclâmpsia, se ela já estiver em uma posição interessante, sofrer de forma aguda as infecções acima. Bebês prematuros correm maior risco de se tornarem infectados por via intra-uterina.
Se uma criança for infectada no estágio de organogênese durante os primeiros 2-3 meses de gestação, a gravidez geralmente acaba em aborto espontâneo, já que muitas das malformações são incompatíveis com a vida e com o desenvolvimento posterior. Se a infecção ocorre antes de 12 semanas, muitas vezes isso leva ao nascimento de um bebê morto ou a um bebê com defeitos graves. Se a infecção ocorre no meio do período gestacional ou no terceiro trimestre final, geralmente a lesão é limitada a um único órgão ou a infecção torna-se generalizada.
Se uma mulher grávida está gravemente doente com uma doença viral ou uma doença causada por bactérias patogênicas, isso não significa que o bebê está gravemente doente e, inversamente, uma doença leve da gestante não garante que seu bebê tenha uma infecção intra-uterina. A gravidade do vazamento pode não coincidir.
Sintomas e sinais
Sobre a possível presença de infecção intra-uterina nas migalhas, os trabalhadores médicos já podem adivinhar durante o processo de nascimento. Águas amnióticas turvas e opacas com impurezas de mecônio os induzirão a tal idéia. Normalmente, as fezes originais de cor verde escura saem do intestino do feto após o nascimento, mas quando infectadas, a defecação geralmente ocorre involuntariamente enquanto ainda no útero, portanto as águas têm uma cor escura e um odor pútrido muito pronunciado.
O fato de o risco de infecção ser alto é indicado pelos obstetras e pelas características do “lugar das crianças”. A placenta com infecção intrauterina tem sinais de pletora, existem microtrombos, áreas de natureza necrótica.
Muitos bebês com infecção intra-uterina nascem com asfixia, eles têm menos peso do que o necessário, há sinais de um físico hipotrófico. Eles têm um fígado ligeiramente aumentado, algumas anormalidades do desenvolvimento podem ser observadas, às vezes microcefalia ou hidrocefalia são observadas no nascimento.
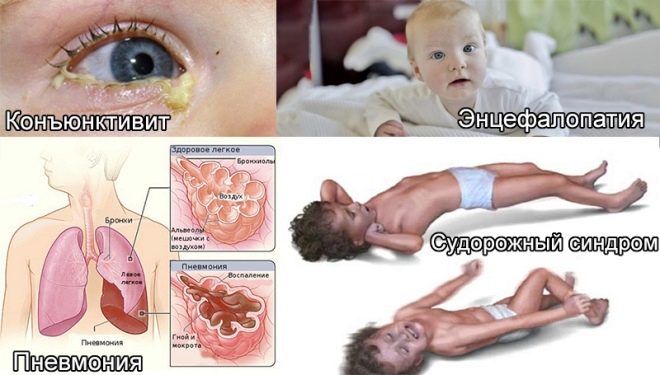
Desde as primeiras horas de vida, estes bebés têm icterícia, pode haver pústulas na pele, várias erupções na forma de roseol ou vesículas, febre e febre, convulsões, problemas respiratórios. Desde os primeiros dias, pneumonia, onfalite, inflamação do músculo cardíaco pode se desenvolver, a quantidade de hemoglobina no sangue da criança é reduzida, os olhos são freqüentemente afetados por conjuntivite ou ceratoconjuntivite, múltiplas hemorragias podem ocorrer na pele - síndrome hemorrágica. Exame na maternidade pode mostrar glaucoma congênito, catarata, defeitos cardíacos e vasculares, problemas com o cérebro.
Bebês recém-nascidos com infecções intra-uterinas arrotam regularmente, isso é abundante, seus músculos estão enfraquecidos, há sinais de depressão do sistema nervoso central, a pele tem um tom acinzentado. Estes são sinais comuns para todas as crianças com infecções intra-uterinas. Mas cada infecção específica pode ter suas próprias manifestações clínicas distintas.
Toxoplasmose - forma congênita
Se uma criança no útero é afetada por um parasita unicelular - Toxoplasma, isso leva a sérias conseqüências, que se manifestam em um atraso significativo no desenvolvimento, malformações do cérebro, órgãos da visão, coração e ossos do esqueleto.
Depois que um bebê com toxoplasmose congênita nasce, ele tem febre, icterícia severa, edema, vermelhidão da pele por exantema, erupção hemorrágica, fezes moles, câimbras e inflamação do músculo cardíaco, rins e pulmões. Muito depende do tempo de infecção. Se isso aconteceu recentemente, e a doença da criança tem um curso subagudo, geralmente é manifestada por meningite ou encefalite.
Se o bebê ficou infectado por um tempo relativamente longo, e a doença se tornou crônica, a hidrocefalia, uma diminuição no volume cerebral, é mais frequentemente observada. Freqüentemente, as crianças nascem com um estrabismo, atrofia completa ou parcial do nervo óptico.
As consequências da toxoplasmose congênita podem ser a oligofrenia, o desenvolvimento de epilepsia e cegueira.
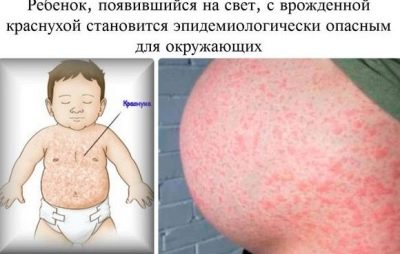
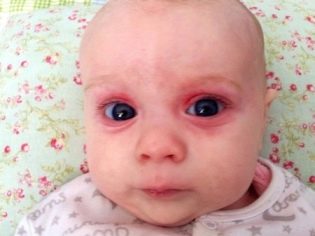
Rubéola
Uma criança pode nascer com esta doença infecciosa quando sua mãe adoece com rubéola durante o período de gestação. Você precisa saber que os riscos que a criança também é infectada dependem diretamente do período específico:
- em termos iniciais - o risco é estimado em 85% ou mais;
- segundo trimestre - a probabilidade é de aproximadamente 20%;
- no terceiro - cerca de 10%.
Em qualquer fase da gravidez, uma rubéola pode levar ao aborto devido à morte do bebê.
Bebês que têm a sorte de sobreviver no útero com rubéola congênita nascem com baixa massa corporal, o parto geralmente tem o status de prematuro. Nas primeiras horas eles têm uma erupção hemorrágica profusa no corpo, icterícia associada com a quebra dos glóbulos vermelhos, dura muito tempo. Como regra geral, coinfecções são chamadas de tríade, porque geralmente são apresentadas em algum grau ou outro.
Estes podem ser:
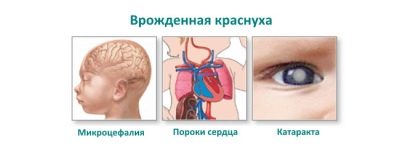
- anormalidades dos órgãos da visão: catarata, glaucoma ou microoftalmia;
- danos no coração: vários defeitos, por exemplo, o ducto arterial aberto ou estenose da artéria pulmonar;
- anormalidades auditivas: anormalidades congênitas dos nervos auditivos e células ciliadas, perda auditiva congênita ou surdez.
Se uma mulher já contraiu rubéola por longos períodos, pode não haver doença cardíaca congênita, e o conjunto de sintomas será limitado apenas a danos aos órgãos da visão e da audição.
Esses sinais são básicos. Eles são encontrados na grande maioria dos recém-nascidos com uma forma congênita de rubéola. Mas há outros sintomas que podem ser observados - por exemplo, uma diminuição no volume cerebral, edema cerebral, fenda palatina, malformações ósseas esqueléticas, desenvolvimento anormal dos órgãos urinários e do sistema reprodutivo.
Uma criança com uma doença congênita se desenvolve com um atraso significativo de seus pares, enquanto ele está ficando para trás, tanto fisicamente quanto mentalmente.
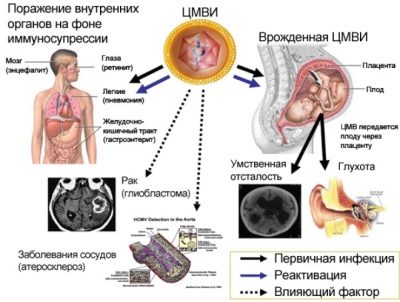
Infecção por CMV (citomegalia)
A doença de uma criança no útero com citomegalovírus após o nascimento é manifestada por uma lesão de uma anomalia única ou extensa de muitos órgãos. Faz com que este vírus diminua patologicamente a imunidade, efeitos purulentos e sépticos.
O citomegalovírus é frequentemente a principal causa de uma diminuição no volume do cérebro de uma criança, o desenvolvimento de retinopatia e cataratas. A infecção no primeiro trimestre geralmente leva ao fato de que as crianças têm defeitos cardíacos e o sistema vascular. Após o nascimento, a pneumonia bilateral e o dano renal geralmente se desenvolvem. Sofra deste vírus e nervos: visual e auditivo. Portanto, a ocorrência de cegueira, surdez não é excluída.
Infecção por herpes congênita
Os vírus do herpes podem afetar o corpo da criança de diferentes maneiras: uma infecção generalizada se desenvolve em cerca de metade dos casos, o sistema nervoso sofre em cada quinto caso,a pele e as membranas mucosas são afetadas em 20% dos casos.
Uma criança nascida no mundo com uma forma generalizada de infecção por herpes, geralmente experimentando problemas significativos com a respiração espontânea - a chamada síndrome do desconforto está se desenvolvendo. Sua condição é complicada por pneumonia, aumento do fígado e trombocitopenia. Com a derrota de encefalites de terminações nervosas e meningoencephalitis muitas vezes desenvolve-se. Quando a forma da pele da criança nasce com uma erupção profusa do tipo de vesículas, com uma erupção cutânea afetada não são apenas a pele, mas as membranas mucosas e órgãos internos. Se uma infecção bacteriana é adicionada a esta forma, a sepse geralmente se desenvolve.
O vírus do herpes pode causar uma diminuição no volume cerebral, cegueira, hipoplasia das extremidades e retardo mental e psicomotor.
Clamídia - forma congênita
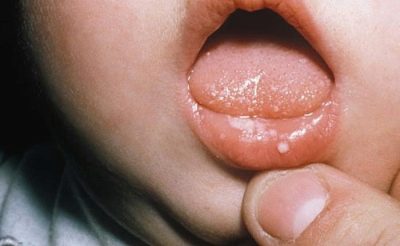
Mães infectadas por clamídia transmitem para seus filhos em cerca de 45-50% dos casos. Cada quinto filho nascido com clamídia desenvolve pneumonia, quase todos têm danos nos olhos por clamídia. Os bebês são infectados principalmente durante a passagem pelo canal do parto no momento do nascimento. E os primeiros sintomas da infecção aparecem logo em 1-2 semanas após o parto.
A cada quatro crianças, os médicos determinam nasofaringite, a cada terço - conjuntivite, que não pode ser tratada com nenhum antibiótico, um pequeno efeito dá apenas tetraciclina. Em 15% dos casos, a pneumonia se desenvolve com uma forte tosse. Menos comumente, a doença é manifestada por gastroenterite. Em 15% dos casos, os órgãos urinários da criança também são afetados - as meninas apresentam vulvite e uretrite em crianças de ambos os sexos.
Micoplasmose
A criança é infectada com micoplasma durante o parto. Se o micoplasma for detectado em uma gestante, o tratamento deve ser realizado após 16 semanas, o que ajuda a reduzir a incidência de infecção em crianças.
Micoplasmose em recém-nascidos se faz sentir pneumonia, que se desenvolve muito lentamente. A criança está pálida, a falta de ar aparece e aumenta gradualmente. Aproximadamente 15% de crianças nos primeiros meses da vida de tal pneumonia morrem.
Candidíase - forma congênita
O reconhecimento da candidíase congênita é o mais difícil, porque muitas vezes ocorre escondido e o diagnóstico pode ser feito tardiamente. Na maioria das vezes, as lesões fúngicas são encontradas em bebês que estão com pressa de nascer prematuramente, bem como em bebês cujas mães sofreram de diabetes durante o período de gestação., na presença de candidíase nas análises da futura mãe.
Os fungos podem levar a uma ampla variedade de lesões: pele, lesões nas mucosas e uma infecção generalizada por Candida podem ser observadas. A infecção por Candida pode ser visceral, com infecções fúngicas do músculo cardíaco, fígado e rins. A doença pode fluir com facilidade e intensidade.
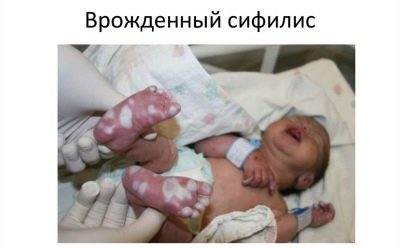
Sífilis congênita
A causa da doença em uma criança que acabou de dar à luz é uma doença semelhante na mãe enquanto espera pelo bebê. É por isso que todas as mulheres grávidas são submetidas a um exame triplo no VD durante o transporte do bebê.
Sinais de sífilis congênita na criança podem não aparecer imediatamente, mas durante os dois primeiros anos de vida. Normalmente, a doença se faz sentir rinite sifilítica, pênfigo, osteoporose e aumento do fígado.
Se durante a gravidez, a futura mãe foi diagnosticada com sífilis, então o bebê é levado para análise do sangue do cordão imediatamente após o nascimento. A sífilis congênita pode ser indicada por uma placenta ampliada patologicamente e modificada por sua estrutura.
Diagnóstico
Dada a gravidade das possíveis consequências de tais infecções para o bebê, os profissionais de saúde estão envolvidos na identificação de doenças infecciosas assim que uma mulher “em posição” chega ao hospital para se registrar. Testes do complexo TORCH, esfregaços da vagina na microflora, bakposiv realizados várias vezes durante o período de espera da criança, a partir do primeiro trimestre.
O médico pode suspeitar de uma infecção intra-uterina em uma criança a qualquer momento. Neste caso, a mulher receberá um encaminhamento para o procedimento de diagnóstico invasivo. Sangue de cordão de um feto ou uma amostra de líquido amniótico após um estudo in vitro (in vitro - "in vitro") será capaz de dar uma resposta exata à questão de saber se o bebê tem uma infecção ou não.
Existem marcadores visíveis no ultra-som. Muitas vezes, a infecção intrauterina das migalhas é acompanhada por uma mudança na quantidade de líquido amniótico para um lado maior ou menor, portanto, a questão de uma possível infecção é necessariamente levantada no caso de água baixa ou polidrâmnio. Nas águas do ultra-som é freqüentemente encontrada a chamada suspensão.
A maturação prematura da placenta, bem como o edema do próprio feto, que se tornam evidentes a partir dos resultados da medição da fetometria, indicam uma infecção em uma criança.
Um médico experiente em diagnóstico ultrassonográfico prestará atenção às anormalidades do desenvolvimento de alguns dos órgãos internos do bebê, ao fluxo sanguíneo prejudicado no cordão umbilical e na placenta. No CTG após 29-30 semanas de gestação, possíveis doenças infecciosas do feto podem indicar uma mudança e um desvio dos padrões do PSP.
Depois que o bebê nascer, haverá muito mais oportunidades de diagnóstico à disposição dos profissionais de saúde - essa é toda a gama de exames laboratoriais, bacteriológicos e virológicos. A histologia dos tecidos placentários é considerada um método muito informativo.
Durante o primeiro dia de um recém-nascido com suspeita de infecção intra-uterina, um neurologista, um cardiologista, um oftalmologista, deve ser examinado pela função auditiva em um terceiro dia junto com o resto do recém-nascido.
Tratamento
Todos os bebês nascidos com infecções intra-uterinas começam imediatamente a receber tratamento. Se a lesão for registrada como viral, o tratamento com interferons, as imunoglobulinas são prescritas e os imunomoduladores são administrados à criança. Vírus de herpes requerem o uso de uma droga especial, que foi desenvolvida contra eles - "Aciclovir". Se a infecção em uma criança é de natureza bacteriana, o tratamento antibiótico é prescrito.
Todas estas medidas são destinadas a eliminar e neutralizar o corpo, responsável pela infecção e por todos os processos patológicos. Além do principal medicamento, prescrito e tratamento sintomático. E isso depende de quais sintomas específicos da criança são acompanhados de infecção.
É necessário entender que alguns dos efeitos requerem intervenção cirúrgica, por exemplo, defeitos cardíacos congênitos. E para crianças com surdez, o implante coclear e outros métodos de correção da deficiência auditiva são indicados.
Nenhum médico será capaz de responder à pergunta com confiança, quais são as previsões para uma criança que nasceu com uma infecção intra-uterina.- tudo depende da natureza da doença, do grau de dano ao pequeno organismo, sua própria imunidade e até mesmo do desejo da criança de sobreviver. Mas as estatísticas mostram que em 80% dos casos com uma infecção congênita generalizada, a morte do bebê ocorre independentemente de quão bem a maternidade e o departamento de crianças estão tecnicamente equipados.
A medicina pode facilmente lidar com as lesões de órgãos individuais, mas praticamente não existe uma correção substancial das lesões do SNC. E então as previsões dependerão de quão perturbado é o funcionamento do cérebro, quão danificadas são as estruturas cerebrais.
Prevenção
A principal maneira de evitar a infecção intrauterina do feto é considerada um exame detalhado de uma mulher antes da gravidez. É necessário determinar a tempo, identificar todas as infecções possíveis em uma mulher e o seu parceiro sexual, muitas doenças tratam-se facilmente e razoavelmente rapidamente, a coisa principal é que isto deve ser feito antes que duas tiras apareçam no teste; bebe
Uma mulher que esteja planejando uma gravidez, além de ter um filho sob o coração, deve excluir a comunicação e o contato com pacientes infecciosos. A maioria das infecções no corpo recuperou anticorpos que protegem contra a reinfecção, como acontece com a rubéola e a varicela. E se uma mulher que planeja se tornar mãe, antes de tais doenças não doerem, ela deve ser feita 3-4 meses antes da gravidez vacinas apropriadas. Isso ajudará a evitar a infecção enquanto espera pelo bebê.
Depois de sofrer uma doença infecciosa no primeiro trimestre, o médico pode oferecer um aborto por razões médicas. Este é também um dos métodos de prevenção de doenças infecciosas intrauterinas em crianças.
Se ficar claro que a infecção da criança ocorreu, o que é confirmado por testes e diagnósticos invasivos, então a mulher e sua família devem decidir se interromperão a gravidez. Todos têm o direito de concordar e recusar.
Para obter informações sobre quais infecções intra-uterinas são perigosas para mulheres e para o futuro bebê, veja o vídeo a seguir.