Púrpura trombocitopênica em crianças
As patologias hemorrágicas são doenças sanguíneas específicas. Na prática infantil, eles ocorrem com bastante frequência, diferem em um curso bastante pesado. Muitas vezes, em crianças ocorre púrpura trombocitopênica.
Etiologia
Atualmente, existem muitas patologias hemorrágicas. Para o seu desenvolvimento levam uma variedade de razões. Uma dessas doenças é a púrpura trombocitopênica. Esta patologia está no topo da lista de doenças hemorrágicas em crianças e adultos. Se você se concentrar em estatísticas, pode-se notar que ocorre em 40-70% dos pacientes com várias patologias do sangue.
Esta patologia é caracterizada por uma forte diminuição na corrente sanguínea periférica do número total de células plaquetárias. Isto é devido à presença de um conflito imune entre as placas de sangue e antígenos. Deve-se notar que os parâmetros anatômicos do baço permanecem normais. Os médicos notam que mais e mais casos desta doença hemorrágica são registrados a cada ano.
Os bebês sofrem dessa patologia com muito mais frequência que os meninos.
A causa única da doença ainda não foi estabelecida. Por muito tempo, os cientistas não conseguiam entender as razões pelas quais os bebês têm essa patologia sanguínea. Apenas os desenvolvimentos modernos e a pesquisa científica ajudaram os especialistas a obter algumas respostas às suas perguntas.
O desenvolvimento da púrpura trombocitopênica leva à influência de vários fatores. Os mais comuns e cientificamente sólidos são:
- Uso a longo prazo de certos tipos de drogas. Os cientistas provaram que mais de 60 drogas diferentes podem provocar em uma criança o aparecimento de sintomas desta doença hemorrágica na pele. Tais drogas incluem quinina, quinidina, sulfonamidas, heparina, furosemida, dipiridamol, digoxina, metabólitos do ácido acetilsalicílico, paracetamol, alguns tipos de betabloqueadores, tiazidas, cefalosporinas, ampicilina, levamisol e muitos outros. Prever o desenvolvimento de uma doença hemorrágica em uma criança em particular é uma tarefa quase impossível.
- Defeitos genéticos. Muitos cientistas europeus acreditam que a hereditariedade desempenha um papel muito importante no desenvolvimento da versão idiopática da doença. Inúmeros experimentos científicos estão em andamento e devem provar ou refutar essa teoria. Os distúrbios genéticos existentes podem levar ao desenvolvimento de inflamação autoimune e ao aparecimento de sintomas adversos da doença hemorrágica.
- Consequências de patologias infecciosas. Os efeitos tóxicos dos produtos vitais de microrganismos patogênicos no organismo das crianças levam ao desenvolvimento de várias reações imunológicas inflamatórias. Em bebês com estados de imunodeficiência congênita, o risco de púrpura trombocitopênica é aumentado várias vezes.
- Infecção intra-uterina. Os primeiros sinais de doença hemorrágica são formados no bebê enquanto ainda no útero. Uma mulher que sofre de púrpura trombocitopénica pode transmitir uma série de anticorpos auto-imunes através do sistema de fluxo sanguíneo placentário para a criança. Essa situação clínica leva ao fato de que os sintomas adversos da doença ocorrem em um recém-nascido já nos primeiros meses de vida.
Patogênese
Por muito tempo, os cientistas não conseguiram estabelecer qual é o mecanismo do desenvolvimento da púrpura trombocitopênica em crianças. Por muitas décadas, persistiram várias teorias que explicavam a patogênese dessa doença hemorrágica. Recentemente, em conexão com o advento de novos aparelhos de laboratório e a melhoria dos métodos de diagnóstico, novos conhecimentos surgiram sobre o mecanismo da ocorrência de púrpura trombocitopênica em crianças.
Durante o processo patológico, um grande número de moléculas de proteínas específicas aparece no corpo da criança. Eles são chamados de anticorpos anti-plaquetas. Essas substâncias começam a interagir com os componentes antigênicos específicos das membranas celulares das plaquetas (plaquetas).
Normalmente, essas células do sangue realizam várias funções fisiológicas muito importantes. São necessários para assegurar a viscosidade normal, e também para uma ranhura do sangue.
Os resultados de estudos científicos recentes confirmam que a estrutura das plaquetas em uma determinada doença hemorrágica sofre uma série de mudanças. Aparece um aparato granular pronunciado e o nível de alfa-serotonina aumenta significativamente. A mudança no número total de plaquetas afeta o aparecimento de alterações persistentes que começam a ocorrer na parede vascular. Em resposta a essa condição, a quantidade de fator de crescimento de plaquetas aumenta.
Todos esses distúrbios levam à morte dos endoteliócitos - as células que revestem o interior dos vasos sangüíneos e lhes conferem a "suavidade" específica necessária para o fluxo sanguíneo ininterrupto. Como resultado de tais anormalidades patológicas, os primeiros sinais de uma síndrome hemorrágica começam a aparecer na criança, o que piora significativamente seu bem-estar.
Após infecções bacterianas ou virais, os anticorpos antiplaquetários geralmente aparecem após ½ -1 mês. De acordo com sua afiliação, eles pertencem à classe das imunoglobulinas G. Isso também explica a persistência persistente de anticorpos no sangue no futuro. Em alguns casos, eles podem persistir na criança ao longo da vida. A morte de complexos imunes "gastos" ocorre no baço.
Os últimos resultados de estudos científicos tornaram possível esclarecer por que uma criança que sofre de púrpura trombocitopênica auto-imune apresenta sintomas de sangramento aumentado por um longo período. Isto é em grande parte devido a uma diminuição nos níveis de serotonina. Normalmente, esta substância está envolvida na formação de um coágulo sanguíneo.
Views
Os médicos distinguem várias formas clínicas desse estado hemorrágico.
Estes incluem:
- trombocitopenia imune;
- idiopático.
Os médicos também usam outra classificação, que permite separar diferentes variantes da púrpura trombocitopênica em diferentes formas imunológicas. Estes incluem:
- Isoimune Na maioria das vezes após transfusões de sangue. Pode ser congênita - quando a mãe e o futuro bebê têm um conflito imune nos antígenos plaquetários. Pode ter um caráter transitório. Esta forma clínica é frequentemente recorrente constantemente.
- Autoimune Ocorre devido à formação no organismo de um grande número de anticorpos plaquetários para as suas próprias plaquetas sanguíneas.
- Heteroimune O desenvolvimento desta variante imune da doença, muitas vezes leva a tomar certos grupos de drogas. Um papel importante nisto é desempenhado pela presença de uma hipersensibilidade individual e imunidade de produtos químicos individuais em uma criança doente. Isso contribui para o desenvolvimento de um sintoma específico - lesões de pele roxas, que são o resultado de múltiplas hemorragias.
- Transimune Esta forma imune da doença desenvolve-se, por via de regra, em consequência do conflito antigenético que surgiu e o acúmulo de anticorpos antiplaquetários em uma mulher grávida.Eles penetram facilmente no feto através do sistema de fluxo sanguíneo placentário, levando ao desenvolvimento da síndrome hemorrágica.
Sintomas
A gravidade dos sinais clínicos adversos da doença depende em grande parte da importância da redução das plaquetas no sangue periférico. Os sintomas aumentam quando o nível das plaquetas cai para 100.000 / μl. Redução para 50.000 / μl leva ao aparecimento de sintomas pronunciados de síndrome hemorrágica.
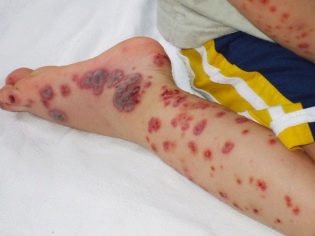
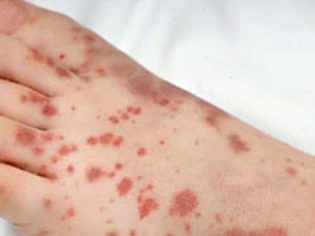
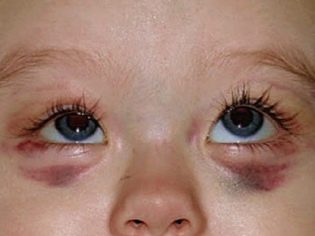
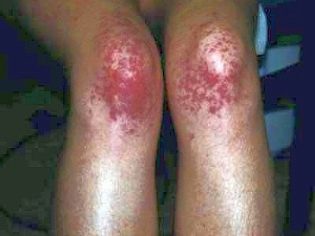
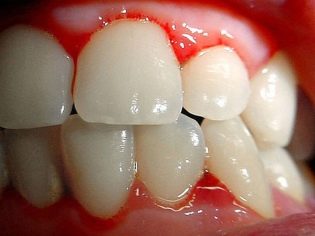
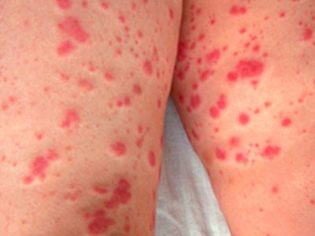
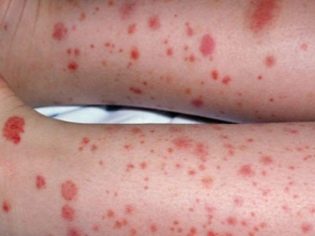
Esta condição patológica é o sinal clínico mais específico da púrpura trombocitopênica. Caracteriza-se pelo aparecimento de numerosas e diversas hemorragias que ocorrem em uma ampla variedade de zonas anatômicas.
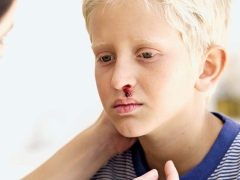
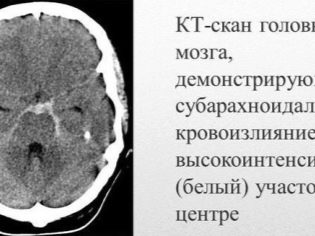
Muitas vezes, uma criança doente tem sangramento nasal e gengival, hemorragias no cérebro e órgãos internos são mais perigosos. Isso leva à incapacidade do bebê doente.
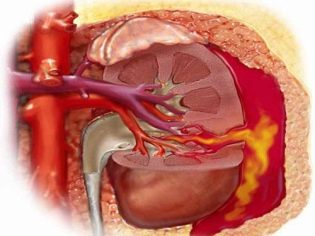
Sangramento nos rins ou trato urinário se manifesta em uma criança pela presença de sangue na urina. Com sangramento intenso, hematúria pode ocorrer - o aparecimento de um grande número de glóbulos vermelhos no sedimento urinário. Sangramento no trato gastrointestinal (especialmente no intestino distal) leva ao fato de que a criança aparece fezes pretas (melena). Estes sinais clínicos são muito desfavoráveis e requerem o tratamento obrigatório do conselho de um doutor.
Síndrome hemorrágica na púrpura trombocitopênica tem várias características. Caracteriza-se pela assimetria dos desvios resultantes, bem como pela completa espontaneidade de sua aparência. A gravidade dos sintomas, por via de regra, não corresponde à intensidade do impacto.
Em alguns casos, os sintomas adversos se manifestam em uma criança, mesmo com uma dose única da droga ou após a transferência de uma infecção normal. Bastante muitas vezes, a púrpura thrombocytopenic ocorre em uma forma aguda.
Hemorragias podem ser múltiplas e ocorrer simultaneamente (em uma variedade de órgãos internos). Há localização bastante desfavorável de hemorragia interna. Estes incluem os rins, glândulas supra-renais, cabeça e medula espinhal, coração, fígado. Hemorragias nesses órgãos levam a um comprometimento acentuado das funções vitais.
Púrpura trombocitopênica tem certas características. Durante a palpação dos órgãos internos, pode-se notar que não há aumento do baço e do fígado. Os linfonodos também permanecem normais em tamanho. Estes sinais clínicos distinguem significativamente esta patologia de muitas outras doenças hemorrágicas. Bastante muitas vezes, a síndrome da hemorragia aumentada permanece só uma manifestação desta doença.
Como aparece nos recém-nascidos?
Os primeiros sintomas em bebês que têm anticorpos auto-trombocitários no sangue aparecem nos primeiros meses de vida. Em bebês, a síndrome hemorrágica pode ser expressa de diferentes maneiras. O aparecimento de sintomas negativos é afetado pelo estado inicial do bebê, assim como a presença de patologias graves associadas.
Há púrpura trombocitopênica em crianças com aparecimento de hemorragias na pele, nas mucosas e nos órgãos internos.
Normalmente, os primeiros sintomas que os pais encontram em uma criança doente são grandes hematomas que aparecem de repente na pele. Como regra geral, não há danos ou impactos anteriores ao aparecimento de tais elementos na pele. O desenvolvimento de hemorragias na cavidade de grandes articulações é muito perigoso, pois pode levar à perturbação da marcha e ao aparecimento de dor ao realizar movimentos ativos.
Diagnóstico
Você pode suspeitar da doença quando uma criança tem várias hemorragias. Normalmente, não há tais manifestações em bebês.O aparecimento de contusões na pele, independentemente de lesão ou choque, também deve motivar os pais a contatar o pediatra com o bebê para consulta. Um diagnóstico mais preciso pode colocar o hematologista das crianças.
Para o diagnóstico requer vários testes de laboratório. Esses estudos ajudam a estabelecer a variante patológica do sangramento, bem como determinam a gravidade dos distúrbios fisiológicos presentes na criança.
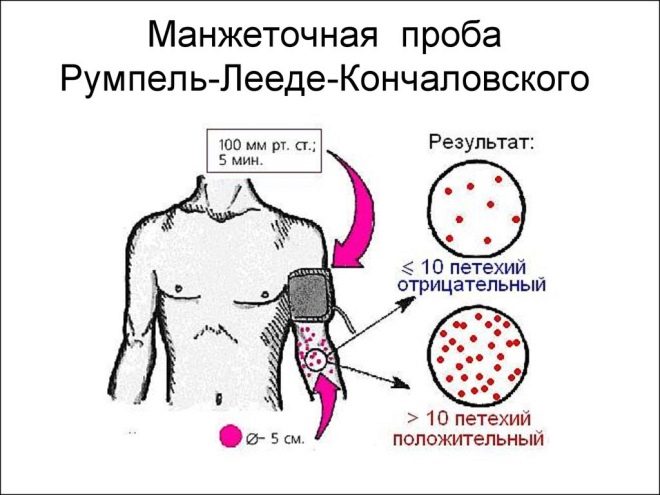
Um teste de pinça e um teste de manguito são realizados para detectar sangramento excessivo. O estudo com a ajuda de um manguito de um monitor de pressão arterial infantil para a medição da pressão arterial é obrigatório para o diagnóstico de púrpura trombocitopênica.
A pesquisa básica que é realizada para todos os bebês, sem exceção, é um hemograma completo. Esta doença hemorrágica é caracterizada por uma diminuição acentuada do número de plaquetas. Após infecções virais passadas, a linfocitose persistente pode estar presente no sangue por um longo período de tempo. A punção lombar com púrpura trombocitopênica é apenas auxiliar. O resultado do mielograma com esta doença irá mostrar que o número de plaquetas é normal.
Para estabelecer o comprometimento funcional existente, é realizada uma análise de coagulograma. Ajuda a determinar a quantidade de fibrinogênio, o tempo de protrombina e outros critérios importantes para avaliar a trombose intravascular. O resultado é avaliado pelo médico assistente.
Em algumas situações, a expansão do complexo de medidas diagnósticas é necessária. O objetivo da pesquisa adicional executa-se segundo as indicações médicas estritas.
Tratamento
O aparecimento de sinais de síndrome hemorrágica pronunciada em um bebê é uma razão para a hospitalização. Correção dos distúrbios hematológicos é realizada em condições hospitalares, todos os processos são controlados por médicos. Durante a exacerbação da doença, o repouso é necessário. Quando você se sentir melhor, seu bebê pode voltar ao seu estilo de vida habitual. Esportes ativos para essas crianças são geralmente limitados.
Um dos componentes importantes do tratamento é a dieta.
Um bebê doente deve comer 5-6 vezes ao dia, em pequenas porções. Muito bom, se a comida é pré-esmagada. Recomenda-se cozinhar pratos de uma forma suave, assar em óleo deve ser excluído. A base da dieta das crianças deve ser uma variedade de produtos proteicos.
Os principais medicamentos prescritos pelos médicos para compensar a síndrome hemorrágica são os glicocorticosteróides. Eles têm um efeito complexo, que inclui um efeito dessensibilizante, antiinflamatório, imunossupressor e antialérgico. A principal droga que é prescrita durante este período é a prednisona. A dosagem do hormônio é determinada individualmente, levando em consideração a idade e o peso do bebê.
Quando você recebe prednisona no sangue de uma criança doente, o número de plaquetas aumenta gradualmente. A aceitação de hormônios ajuda a reduzir o número de anticorpos antiplaquetários circulantes, bem como reduz a formação de imunocomplexos que causam o aparecimento de sintomas adversos.
Sobre o que é púrpura trombocitopênica, veja o seguinte vídeo.