O que é inseminação artificial e como é o procedimento?
A maioria dos casais no processo de sua vida juntos, mais cedo ou mais tarde planejam ter filhos. Em alguns, isso acontece naturalmente, sem intervenção médica, e em outros, como resultado de problemas com o sistema reprodutivo de um ou ambos os cônjuges, com a ajuda da tecnologia médica. Um dos métodos mais eficazes para resolver o problema da infertilidade em nosso tempo é a inseminação artificial.
Características especiais
Estatísticas decepcionantes mostram que cada segundo casal no mundo está mais ou menos com problemas de concepção. E ao contrário da crença popular de que a infertilidade feminina é muito mais comum, apenas um terço desses casos resulta de uma função reprodutiva prejudicada nas mulheres.
Atualmente, três principais tecnologias de inseminação artificial são utilizadas para o tratamento da infertilidade:
- fertilização in vitro (FIV);
- injeção intracitoplasmática de espermatozóides (ICSI);
- inseminação artificial.
A escolha do método da inseminação artificial executa-se por um médico reprodutivo individualmente. No momento, de acordo com inúmeras avaliações, a tecnologia mais popular é a fertilização in vitro.
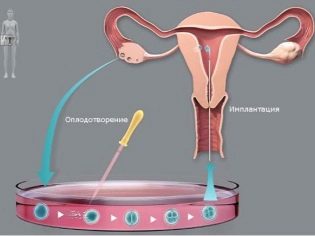
Quando a concepção de fertilização in vitro ocorre fora do corpo da mãe, como deve ocorrer durante a fertilização natural.
A FIV é um procedimento bastante complicado, para a implementação efetiva da qual é necessário usar um grande número de agentes hormonais. Devido à ingestão desses medicamentos, as capacidades funcionais dos ovários e da glândula pituitária são inibidas. Durante a terapia hormonal, é importante monitorar de perto as mudanças que ocorrem no corpo da mulher.
Depois de receber todos os dados dos estudos de laboratório e a determinação final do método de terapia, a mulher é colocada sob a supervisão contínua de um especialista. A dinâmica de todas as mudanças no sistema endócrino do paciente, que ocorre como resultado do uso constante de drogas hormonais, é monitorada através de exames bioquímicos, que devem ser feitos diariamente.
Deve-se notar que tal controle cuidadoso de médicos não se justifica em todos os casos. Na maioria das vezes, todo o curso de preparação para o procedimento de fertilização in vitro ocorre em nível ambulatorial.
Isto é seguido pelo segundo estágio da fertilização in vitro - o cultivo e subseqüente coleta de material biológico feminino. Como foi dito, na fase inicial de preparação para o procedimento, a droga suprime o fundo hormonal natural do paciente. Depois disso, um especialista prescreve medicamentos que podem estimular ativamente a ovulação. Como resultado, nos ovários pode crescer cerca de cinquenta folículos em que há ovos. Posteriormente, eles se tornarão o material biológico que será necessário para este procedimento.
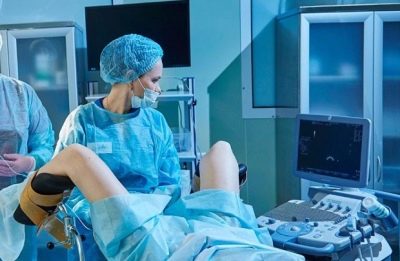
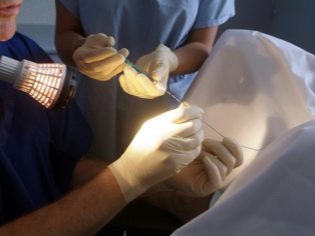
Especialistas diários registram um aumento nos folículos. Para isso, a mulher é realizada uma ultra-sonografia dos ovários. Assim que chega o momento em que os folículos atingem o tamanho necessário para fertilização in vitro, a mulher recebe uma punção. É claro que, se o local da punção não anestesiar o local de pré-coleta, tal manipulação pode ser bastante desagradável.Portanto, na maioria dos casos, ao fazer uma punção, os médicos usam uma forma leve de anestesia geral. Para fazer isso, antes do procedimento, o paciente é injetado na droga da veia e depois de um tempo ela mergulha no sono.
Anestesia uma média de não mais do que meia hora, e o procedimento de tomar uma punção leva 5-10 minutos.
Realizar esta manipulação requer um especialista altamente qualificado, como se a agulha fosse inserida incorretamente, os ovários ou trompas de Falópio pudessem ser danificados (perfurados). Toda manipulação é visualizada por uma máquina de ultra-som ou laparoscopia.
Depois que as células são removidas, elas são colocadas no meio mais adequado para continuar o trabalho com elas.
Se a manipulação for bem sucedida, a mulher pode voltar para casa no mesmo dia.
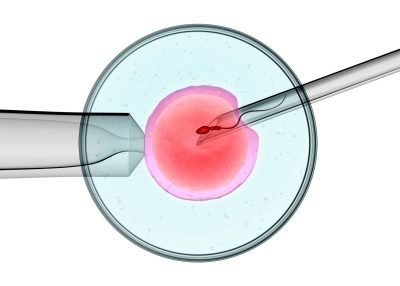
Na terceira fase da fertilização in vitro, torna-se necessária a participação do pai do feto - ele precisa passar espermatozóides para fertilizar a célula reprodutora feminina em um ambiente artificial. Quando o especialista em FIV recebe todos os materiais biológicos necessários, ele prossegue diretamente para o procedimento de fertilização: as células germinativas masculinas e femininas são colocadas em tubos especiais, onde devem se fundir.
Quando a fertilização ocorre e o embrião começa a se desenvolver ativamente no lugar da célula-mãe, ele ainda deve estar no ambiente criado artificialmente por vários dias.
O estágio final da FIV é a transferência de uma célula fertilizada diretamente para o útero. Essa manipulação também ocorre sob a ação da anestesia. Em um procedimento, uma mulher pode ser “plantada” de um a quatro embriões.
Às vezes, o conceito de "crio-transferência" é usado. Este termo significa a transferência de óvulos fertilizados da cavidade do útero para o ambiente externo (em condições especiais) ou a transferência de embriões “congelados” (“congelamento criogênico”) para a cavidade do útero.
Durante a fertilização in vitro, uma média de 1-4 ovos fertilizados são administrados ao paciente para aumentar as chances de concepção bem sucedida. Todos ou vários deles podem ser implantados com sucesso na camada mucosa do útero, mas é possível que todos eles deixem a cavidade uterina durante a próxima menstruação. Neste caso, a mulher terá que repetir o procedimento de fertilização in vitro.
Mas se a gravidez ocorreu, e vários embriões, ou mesmo todos os quatro, foram implantados com sucesso no endométrio, então, de acordo com o depoimento de um especialista ou a pedido do paciente, vários deles podem ser retirados do útero e colocados em condições artificiais especialmente criadas para eles. quais estarão em um estado congelado de acordo com um determinado método.
O processo de extração de embriões de volta ao ambiente externo é chamado de redução de embriões. Isso é feito com o objetivo de que, no caso de uma tentativa malsucedida de fertilização in vitro, houvesse a possibilidade de implante de embriões congelados. Graças à técnica de crio-transferência, em caso de transplante mal sucedido, não será necessário que a mulher seja submetida novamente à estimulação do sistema reprodutivo para o início da ovulação - ela não precisará tomar injeções múltiplas e ingerir pílulas. Além disso, um pai em potencial pode evitar repassar a amostra de espermatozóides.
Como já mencionado, há casos em que todos os embriões injetados no útero criaram raízes, neste caso, a decisão de deixar tudo ou remover o "extra" pertence à mulher. Essa nuance torna-se o principal argumento dos oponentes da FIV, que consideram esse aspecto bioético inaceitável tanto do ponto de vista da religião quanto no direito humano à vida.
Na forma congelada, os ovos fertilizados são armazenados em um criostorage especial, onde as condições ideais são mantidas para o seu estado viável. Você pode armazená-los de vários meses a vários anos, dependendo do desejo dos pais biológicos. Este serviço é pago.Seu custo depende da duração e condições de armazenamento dos embriões.
Após a transferência do embrião, o paciente precisa descansar completamente por um certo tempo, após o qual ela pode ir para casa.
O médico assistente prescreve uma mulher que já tenha passado por esse procedimento, tomando medicamentos que tenham um efeito positivo sobre a condição do endométrio (revestimento uterino). Além disso, ela pode ser recomendada para tomar sedativos, bem como medicamentos que reduzem a contratilidade do útero.
Nas próximas duas semanas, é extremamente importante que uma mulher preste especial atenção ao seu estado físico e emocional: evite situações de esforço excessivo e estresse, e também ande mais. Seria ideal nessa situação tirar férias ou ir ao hospital.
Após duas ou três semanas após o implante de um óvulo fertilizado, uma mulher está em estudo ultra-sonográfico, que pode ser usado para avaliar a efetividade do procedimento, ou seja, para confirmar ou negar a ocorrência de gravidez. Com o resultado bem-sucedido da FIV, a futura mãe deve continuar a tomar os medicamentos prescritos para ela, mas se nenhum dos embriões “inseridos” puder implantar no endométrio, essas células deixarão o útero com o próximo fluxo menstrual.
ICSI
Esta tecnologia é um princípio melhorado de fertilização in vitro.
Quando ocorre, o germe não ocorre arbitrariamente em um tubo de ensaio, mas através de um instrumento semelhante a uma longa cânula.
ICSI é usado em caso de redução ou falta de motilidade espermática. Além dessa nuance, o procedimento ICSI é uma repetição absoluta da fertilização in vitro.
Inseminação intra-uterina
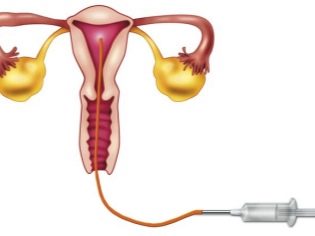
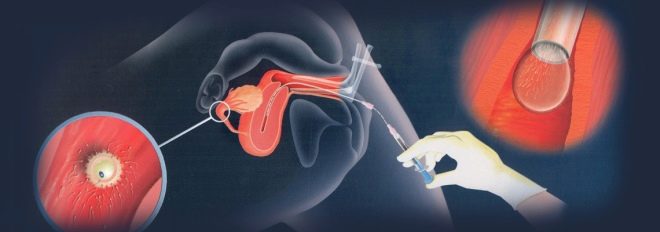
Durante a inseminação intra-uterina, o fluido seminal é injetado diretamente na cavidade uterina de uma mulher no período ovulatório usando um cateter especial.
Este método é usado quando as células sexuais masculinas, por alguma razão, não têm a oportunidade de alcançar a cavidade uterina (por exemplo, com baixa motilidade espermática ou com viscosidade excessiva do muco do canal cervical).
Indicações
O procedimento de inseminação artificial pode ser realizado em caso de problemas com a concepção, tanto em um dos parceiros, e em ambos. As razões para o surgimento de tais dificuldades um grande número.
Assim, aqueles casais que tiveram relações sexuais regulares por um ano sem usar qualquer contraceptivo não se tornaram inférteis. Este estado de coisas, sem dúvida, requer um apelo a especialistas no campo da saúde reprodutiva para posterior análise e tratamento. Naturalmente, o fato de a gravidez não ocorrer por um certo período de tempo não é uma indicação absoluta para a fertilização in vitro.
Quanto aos casos mais comuns em que a fertilização in vitro é realmente indicada, estes incluem:
- Ovário policístico. Esta é uma alteração patológica na estrutura e função dos ovários resultantes de perturbações no ciclo. O ímpeto para o desenvolvimento desta doença é uma falha na produção de estrogênios e na formação de folículos e um aumento na concentração de hormônios sexuais andrógenos-masculinos, o que leva ao aparecimento de muitos cistos pequenos na estrutura ovariana e, como resultado, esterilidade.
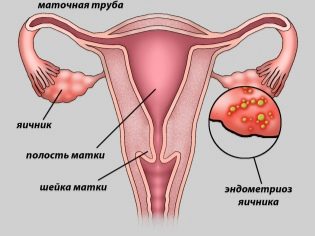
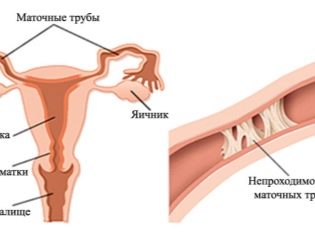
- Obstrução ou falta de trompas de falópio.
- Endometriose. Uma doença em que as células do endométrio, a camada mucosa da parede uterina, se expandem para além dela.
- Patologiasafetando a qualidade do esperma masculino.
- Infertilidade etiologia inexplicada.
Não muito tempo atrás, na prática clínica mundial, decidiu-se conduzir a terapia de infertilidade (que às vezes levava muitos anos) às mulheres por vários métodos conservadores: tratamento medicamentoso com preparações hormonais, fisioterapia, massagem, tratamento de spa, etc.
A inseminação artificial em tal situação era considerada uma opção extrema, de modo que as mulheres procuravam ajuda para especialistas nesse campo como sendo mulheres bastante maduras (em termos de função fértil). Tal abordagem é absolutamente errônea, já que nesta idade a probabilidade de um resultado bem sucedido do procedimento é reduzida várias vezes.
Em nosso país, há especialistas altamente qualificados suficientes para lidar com problemas de infertilidade, aos quais, às vezes, cônjuges sem filhos fazem consultas com alguns meses de antecedência.
Prós e contras
A principal tarefa da inseminação artificial é o nascimento de uma criança saudável, portanto, se essa meta for alcançada, todas as desvantagens dessa manipulação serão niveladas. Segundo as estatísticas, mais de um terço dos casos de inseminação artificial resultam em gravidez. No entanto, deve-se ter em mente que esta é uma tecnologia bastante complexa, que também pode ter consequências para a saúde do paciente. Uma mulher deve ter a mais completa ideia possível de riscos, a fim de, conscientemente, depois de pesar todos os prós e contras, poder tomar uma decisão final sobre a conveniência de tal manipulação.
No caso de enxerto de embrião bem sucedido, existe uma alta proporção da probabilidade de que vários embriões sejam implantados na membrana mucosa do útero e uma gravidez múltipla se desenvolva. Portanto (a pedido de uma mulher), embriões “extras” podem ser reduzidos, o que, por sua vez, pode causar aborto espontâneo. Se você deixar todos os embriões, então o risco de hipóxia (fome de oxigênio) e nascimento prematuro aumenta.
O que influencia um resultado bem sucedido?
A porcentagem da probabilidade de gravidez como resultado da inseminação artificial é influenciada seguintes fatores:
- idade dos pais em potencial;
- a causa da infertilidade de um casal sem filhos;
- os resultados da punção ovariana (características dos ovos e seu número);
- qualidade do fluido seminal de um pai em potencial;
- O número de embriões resultantes da fusão de células germinais masculinas e femininas em condições laboratoriais capazes de se desenvolverem;
- a futilidade do casal;
- o estado da mucosa uterina no momento do enxerto de embrião (a presença ou ausência de cicatrizes, processos inflamatórios, etc.);
- o número de tentativas anteriores do procedimento de fertilização in vitro;
- grau de qualificação dos médicos em uma determinada instituição médica;
- a correção da fase preparatória;
- a presença de doenças hereditárias;
- estilo de vida dos pais em potencial e seus maus hábitos;
- a presença de doenças inflamatórias agudas ou não totalmente tratadas crônicas no momento do enxerto de embrião
Aspectos éticos e legais
Além das limitações médicas da inseminação artificial, existem leis que exigem conformidade. Por exemplo, estando em um casamento formal, o consentimento do cônjuge é necessário para fertilização in vitro, especialmente se o esperma do doador for usado como material biológico masculino. Isso se deve ao fato de que as crianças nascidas no casamento são automaticamente adquiridas como pai do cônjuge de sua mãe. No entanto, o pai é totalmente responsável por criar esse filho, independentemente do parentesco verdadeiro.
Portanto, se, devido a considerações éticas, religiosas ou outras, o marido protestar contra a inseminação artificial, a solução deste problema será a recusa do procedimento pelos cônjuges, se a esposa não conseguir persuadir sua alma gêmea.
No caso extremo, uma mulher pode se divorciar e participar desse programa no status de mulheres livres.
Um homem que se tornou um doador de esperma não pode obter informações pessoais sobre uma mulher que foi artificialmente fertilizada usando seu material biológico. Em relação à criança que nasceu dessa maneira, ele não tem obrigações materiais.
Alguns casais sem filhos por um longo tempo não se atrevem a recorrer ao procedimento de inseminação artificial devido a considerações religiosas e éticas. As principais religiões do mundo (cristianismo, islamismo, budismo) aceitam essa "concepção imaculada" como a medida mais extrema. Além disso, o uso por cônjuges de esperma de um doador, a concepção de uma mulher solteira e a redução de embriões no caso de gravidezes múltiplas é considerado inaceitável. Além disso, o cristianismo categoricamente não aceita maternidade substituta.
Como funciona o procedimento de fertilização in vitro, veja abaixo.